La maladie d’Alzheimer, forme la plus courante de démence neurodégénérative, provoque progressivement une perte grave de la cognition, affectant la mémoire, la pensée et le comportement. En 2026, les avancées médicales continuent de transformer la prise en charge des patients, bien que des défis restent à relever. Le traitement médicamenteux reste un pilier essentiel pour freiner la progression des symptômes et améliorer la qualité de vie. Malgré l’absence d’un remède définitif, la diversification des options thérapeutiques et la progression des recherches offrent de nouvelles perspectives pour mieux accompagner les patients et leurs familles face à cette maladie complexe.
Les traitements médicamenteux validés et leur rôle dans la gestion de la maladie d’Alzheimer
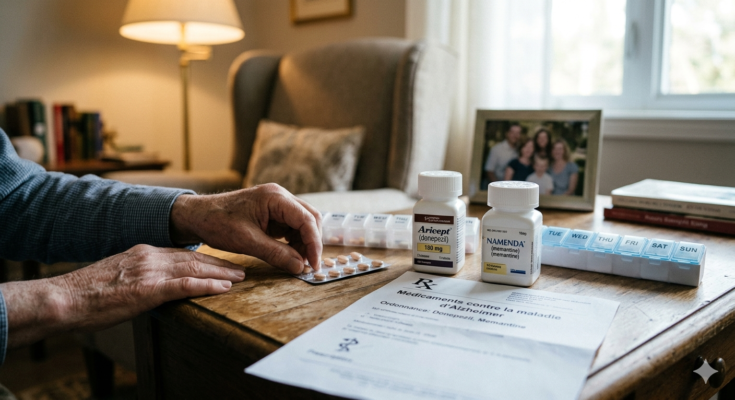
La première catégorie regroupe les inhibiteurs de la cholinestérase, qui agissent en ralentissant la dégradation de l’acétylcholine, un neurotransmetteur essentiel à la mémoire et la cognition. Parmi ces médicaments, on retrouve le donépézil, largement prescrit en cas de démence légère à modérée. Il a montré une efficacité significative pour améliorer certaines fonctions intellectuelles et retarder l’apparition des troubles. La rivastigmine et la galantamine appartiennent également à cette famille, offrant des options thérapeutiques semblables qui peuvent être adaptées selon les réponses individuelles des patients.
La seconde catégorie est représentée par la mémantine, utilisée dans les stades modérés à sévères de la maladie. Elle agit en régulant les effets du glutamate, un autre neurotransmetteur clé impliqué dans l’apprentissage et la mémoire. La capacité de la mémantine à prévenir l’excitotoxicité neuronale contribue à protéger les cellules nerveuses contre les dommages liés à la progression de la neurodégénérescence.
Il est important de noter que, bien que ces traitements n’offrent pas de guérison, ils permettent de freiner temporairement la progression des symptômes, offrant ainsi un souffle précieux aux patients et à leurs proches. Chaque traitement doit être soigneusement ajusté selon les besoins spécifiques, dans une démarche personnalisée reposant sur l’observation continue de l’évolution clinique.
Effets secondaires des médicaments contre Alzheimer : vigilance et gestion adaptée
La gestion des médicaments Alzheimer nécessite une attention particulière aux effets secondaires, qui peuvent impacter la qualité de vie des patients et influencer la réussite du traitement. Les inhibiteurs de la cholinestérase, bien qu’efficaces, sont souvent accompagnés d’effets indésirables dont la nature et l’intensité varient d’une personne à l’autre.
Les troubles gastro-intestinaux, tels que les nausées et les diarrhées, font partie des effets les plus fréquemment rapportés. Ceux-ci peuvent entraîner une baisse d’observance, rendant nécessaire une adaptation de la posologie ou un changement de molécule. Par ailleurs, certains patients éprouvent des insomnies, ce qui peut aggraver la fatigue cognitive déjà présente du fait de la maladie.
La mémantine, bien qu’elle soit souvent mieux tolérée, n’est pas exemptée d’effets secondaires. La somnolence, les vertiges et les maux de tête comptent parmi les réactions rapportées, parfois problématiques pour des patients atteints de troubles moteurs ou de fragilités associées. Ces symptômes obligent parfois à un ajustement du traitement, voire à une suspension temporaire.
La collaboration étroite entre le patient, son entourage et l’équipe médicale est donc indispensable afin d’anticiper et gérer au mieux ces effets indésirables. La bonne communication sur l’apparition de nouveaux symptômes ou sur leur aggravation permet d’adapter le traitement sans compromettre son efficacité. Une stratégie d’observation régulière et personnalisée demeure la clé pour un équilibre optimal entre bénéfices thérapeutiques et risques.
En raison de ces contraintes, certaines études récentes insistent sur la nécessité d’accompagner la prise en charge médicamenteuse par un suivi multidisciplinaire intégrant aussi des interventions non médicamenteuses, comme la stimulation cognitive et des mesures d’hygiène de vie. Ces approches combinées favorisent une meilleure gestion globale des symptômes de la démence.
Respecter la posologie et les modalités d’administration : un enjeu crucial dans le traitement Alzheimer
Le succès d’un traitement médicamenteux Alzheimer dépend largement du respect strict de la posologie et des règles d’administration. Ces précautions permettent non seulement d’optimiser l’efficacité des médicaments, mais aussi de minimiser les effets secondaires, souvent liés à une mauvaise gestion des doses ou à une prise inadaptée.
Les inhibiteurs de la cholinestérase nécessitent souvent une montée progressive des doses, un process appelé titration. Cette démarche vise à préparer progressivement l’organisme au traitement, limitant ainsi l’apparition de nausées ou d’irritations gastriques. Par exemple, le donépézil démarre généralement à une faible dose avant d’augmenter selon la tolérance observée.
Quant à la mémantine, son utilisation s’inscrit dans un protocole précis, souvent associée aux inhibiteurs pour améliorer la cognition et ralentir la neurodégénérescence. La prise simultanée doit alors être suivie de près pour s’assurer que les interactions potentielles entre molécules ne génèrent pas de complications.
L’observance régulière est un défi majeur chez les patients atteints de démence, qu’il s’agisse de la prise à heures fixes ou du respect des consignes alimentai res. Pour cette raison, l’entourage et les soignants jouent un rôle déterminant dans le maintien d’une bonne discipline thérapeutique. L’utilisation d’outils tels que les alarmes, les boîtes à pilules compartimentées et les applications de rappel devient essentielle pour éviter les oublis qui peuvent compromettre la stabilité cognitive.
Un suivi régulier avec un professionnel de santé, incluant une évaluation clinique et biologique, permet d’ajuster en continu la posologie en fonction de l’évolution de chaque patient. Ce dispositif évolutif garantit une prise en charge personnalisée, indispensable pour répondre aux variations du stade de la maladie et à la tolérance individuelle.
Accompagnement et ressources indispensables pour une prise en charge optimale de la maladie d’Alzheimer
Au-delà des médicaments, la prise en charge Alzheimer en 2026 comprend un ensemble de ressources destinées à soutenir patients et proches dans leur combat contre la démence. Comprendre la maladie et savoir comment gérer la somme de symptômes qui l’accompagne favorisent une meilleure qualité de vie, permettant d’adapter au mieux les soins et les interventions au quotidien.
Plusieurs associations de référence proposent un accompagnement personnalisé, alliant soutien psychologique, groupes de parole et formations dédiées aux aidants. Ces structures jouent un rôle crucial, en offrant un espace d’échange où les familles peuvent partager leurs expériences et bénéficier des conseils d’experts. Par exemple, France Alzheimer met à disposition un réseau étendu de ressources éducatives et de programmes d’aide, facilitant la navigation dans le parcours souvent complexe lié à la maladie.
Par ailleurs, les outils numériques ont profondément transformé la gestion des soins. Des applications spécialement conçues pour la maladie Alzheimer facilitent la coordination entre professionnels, patients et soignants. La possibilité de suivre la prise médicamenteuse, d’organiser les rendez-vous médicaux et de monitorer les évolutions cognitives simplifie la vie quotidienne tout en renforçant la vigilance thérapeutique.
La formation des soignants est également un élément clé pour améliorer la prise en charge globale. Des modules interactifs leur permettent d’acquérir des connaissances spécifiques sur les symptômes, les techniques de communication adaptées et la gestion des situations d’urgence. Le renforcement de ces compétences contribue à réduire le stress, améliorer la relation avec le patient et optimiser l’efficacité des soins délivrés.
Dans ce contexte, la prise en charge de la maladie d’Alzheimer en 2026 apparaît comme un parcours intégrant étroitement médicaments, accompagnement humain et outils technologiques. Cette approche globale répond aux besoins multidimensionnels induits par la maladie, offrant aux patients une meilleure chance de préserver leur autonomie et leur dignité face à la dépendance croissante.